循環器内科Cardiology
狭心症や心筋梗塞を代表とする虚血性心疾患、不整脈、弁膜症、心不全や末梢血管疾患などの幅広い循環器疾患の診療を行っています。総合救命救急センターを有するため、急性心筋梗塞をはじめ、心臓病全般に亘る救急疾患を中心に心臓血管外科とも協力して24時間、365日体制で対応しています。経皮的冠動脈インターベンション(細くなった心臓を栄養する血管を拡げる治療)も緊急症例が多いのが当科の特徴です。頻脈性不整脈に対するカテーテルアブレーションや植込み型除細動器、徐脈性不整脈の患者さんに対するペースメーカー植込み、心不全患者さんに対する両室ペースメーカー植込みなどを行っており、ハイブリッド手術室においては、弁膜症などの構造的心疾患のカテーテル治療も開始しました。また、診療機能連携に積極的に取り組み、急性期治療を終えた患者さんのほとんどは最寄りの医療機関に内服継続やフォローをお願いしています。
 動画紹介
動画紹介

 主な疾患・治療法
主な疾患・治療法

症状
心臓を栄養する血管が細くなり、心筋に血液(酸素)が足りなくなって、主に前胸部に痛み、締め付けられる、焼けるような感じなどの症状が出現します。頸部や背部、左上腕、心窩部に放散することもあり、冷汗、吐き気、息苦しさやめまいなどの症状を伴うこともあります。狭心症であれば通常15分以内には軽快しますが、急性心筋梗塞の場合は30分以上持続して、症状も強いことから多くの患者さんは救急車で搬入されます。
検査
外来では問診や心電図、胸部レントゲン、心エコー、トレッドミルによる運動負荷心電図検査、24時間装着して記録するホルター心電図検査、運動や薬剤負荷にて心筋の血流やダメージを評価するシンチフラフィ、心臓CTや採血等の検査が可能です。心筋シンチグラフィと心臓CT(原則予約)以外は受診当日に施行できますが、ホルター心電図は機器が空いていない時は当日装着困難な時もあります。諸検査で狭心症が疑われる患者さんには、1~2泊の入院で心臓を栄養する血管(冠動脈)にカテーテルという長い管を挿入して造影する冠動脈造影検査を行います。冠動脈に狭窄病変がなければ、お薬で冠動脈の痙攣する狭心症かどうかも診断します。
治療
冠動脈に狭窄があれば、薬物療法に加えて冠動脈インターベンションによる血行再建を行っています。ガイドワイヤーと呼ばれる髪の毛のような細い針金を冠動脈の狭窄部を通過させて、それに沿わせて風船を誘導して拡張します。風船だけでは、再び狭くなる可能性が高いため、ほとんどは薬剤溶出性ステント(再狭窄を防ぐお薬が塗布されている金属の網目のような筒)を留置します。石灰化といって冠動脈の内腔が骨のように固くなっている部位にはダイヤモンドが付いた特殊なカテーテルで削ることもあります。急性心筋梗塞の患者さんでは来院から血流再開まで90分以内を目標に治療を行い、心臓のダメージを少なくして予後の改善に努めています。
症状
突然の動悸、脈や鼓動の乱れ、胸痛、息切れ、呼吸困難感、めまい、意識消失や痙攣を伴う失神などの症状があります。意識をなくして倒れるような時には電気ショックなどの速やかな治療を受けないと生命に危険が生じる場合もあります。自覚症状が乏しくても頻脈が長時間持続すれば、心臓の機能が低下してむくみや息切れ、労作時の易疲労感、夜間就寝中に息苦しさで眠れなくなって起き上がるなどの心不全症状をきたすこともあります。
診断
心電図、胸部レントゲン、心エコー、採血(電解質や甲状腺機能、心臓の負担を表すBNPなどのチェック)、運動時に自覚する症状や狭心症などの虚血性心疾患合併が疑われる場合にはトレッドミルによる運動負荷心電図検査、24時間装着して記録するホルター心電図検査や不整脈の発作時を確認しないと診断困難なため、自覚症状ある時に自分で心電図を記録してもらう携帯型心電計を使用することもあります。不整脈の素因があるかどうか特殊な心電図(late potential)検査、入院の上で心臓内の心電図を記録したり、電気刺激をする電極カテーテルという細い管を挿入して不整脈を誘発する心臓電気生理学的検査も行っています。
治療
基礎疾患がない期外収縮は基本的には良性で、経過観察でよい場合がほとんどです。症状が強ければ、抗不整脈薬を使用することもあります。加齢で増加する心房細動は脳梗塞の原因にもなるので高血圧や糖尿病、年齢、基礎疾患と出血リスクを考慮して抗凝固薬による内服治療も行います。不整脈の種類によっては、カテーテルアブレーションで不整脈の原因となる部位の治療で根治も期待できるようになりました。心室頻拍や心室細動など、生命に関わる不整脈に対しては植込み型除細動器(ICD)にて治療行っています。
心臓刺激する必要なければリードを留置しない皮下植込み型ICDも選択しています。
症状
脈拍が遅くなる不整脈で、体動時に身体が必要とする酸素を心臓から送り出せないと息切れや易疲労感、また心臓内の血圧上昇などで心不全症状(むくみや呼吸困難感、夜間就寝時に息苦しさで起き上がるなど)きたすことがあります。一時的に心臓が停止するような場合には脳への酸素が供給されずにめまいやフラツキ、眼前暗黒感、意識消失や痙攣を伴う失神などが起こります。徐脈でも上記症状なければ特に心配要らないこともあります。
検査
心電図や24時間装着して記録するホルター心電図、基礎心疾患や心不全合併の有無をチェックするための心エコー、胸部レントゲンや採血(電解質や薬剤、甲状腺機能が原因でないかの確認)、運動時に心拍数上昇するかを確認する目的で、トレッドミルによる運動負荷心電図検査を行うこともあります。原因不明の失神が時々しか起こらずに診断が難しい患者さんには植込み型ループレコーダー(左前胸部の皮下に局所麻酔下で挿入します)を植込んだり、徐脈の診断や重症度評価、ペースメーカー挿入の適応等について電極カテーテルという細い管を心臓に挿入して心臓内の心電図を記録したり、電気刺激をする心臓電気生理学的検査も行うこともあります。
治療
徐脈の治療には永久ペースメーカー植込みを行います。局所麻酔下で前胸部(主に左)皮下に電気刺激を発生させるジェネレーターを植え込み、心臓内(右心室、右心房)に導線(リード)を留置して接続します。心室ペーシングのみで良ければカテーテルにて心筋壁に小さな釣り針のような器具で固定する、リードが不要なカプセル型のペースメーカーを選択することもあります。皮下ポケットの作成が不要で感染などの合併症の心配がなくなります。徐脈ではなくても、右心室と左心室の収縮タイミングにズレがある心不全患者さんには心臓の静脈に左心室を刺激するリードも挿入して収縮のズレを補正し心機能を改善させる両室ペーシング治療も行っています。
実績
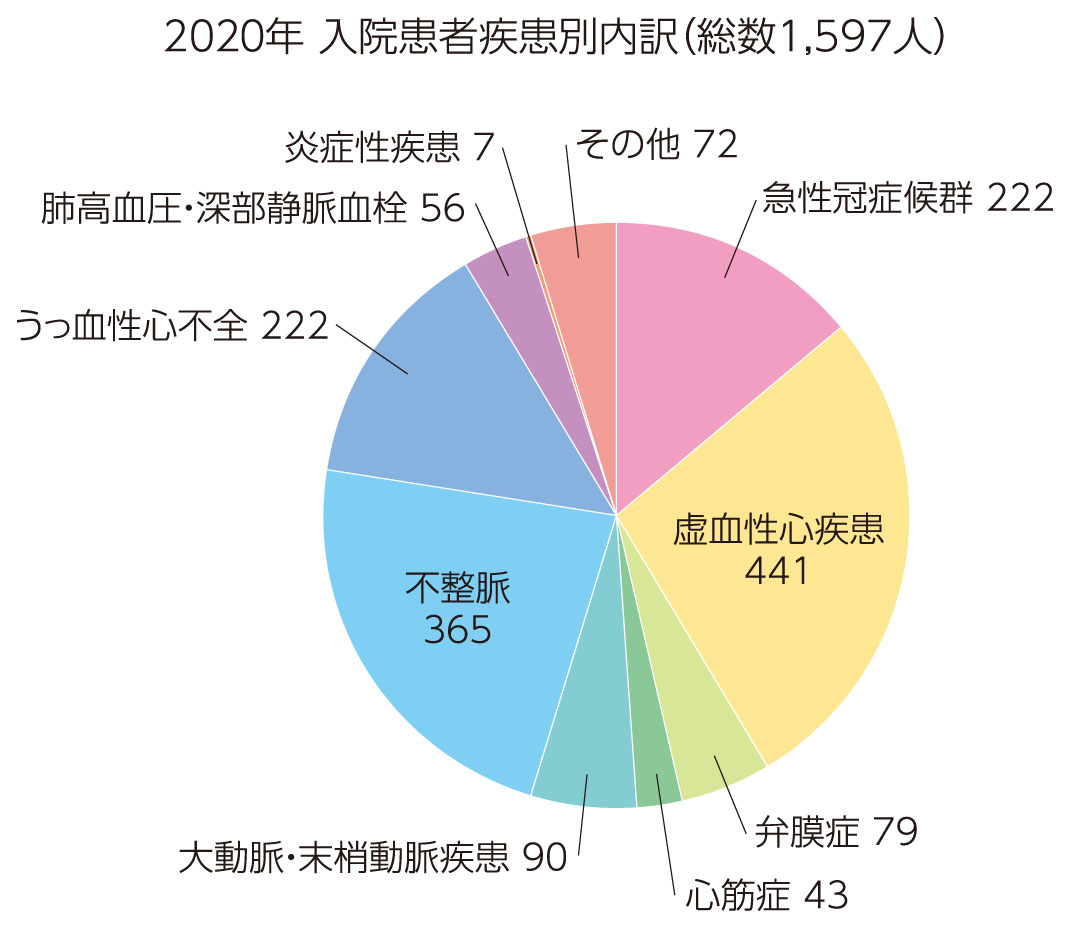
検査治療実績 2020年

