病理診断科Surgical Pathology
病理とは、文字通り「病気のことわり」を意味しており、主に形態学の観点から疾患の解明を行う学問です。病院においては、外来で臨床医によって診察され、推定診断(臨床診断)を行いますが、病理診断は患者から病変の一部あるいは全てを採取し、病理医が顕微鏡を用いて直接観察することによって病気の決定(確定診断)をしています。手術などで取り出した臓器は、病理医が診断に必要な部位を切り出し、臨床検査技師が検体処理を行い、最終的にプレパラートの状態にして病理医が診断します。病理診断までの工程は、手作業が多いため、当院では、品質の担保やヒューマンエラーに細心の注意を払って業務を行なっています。また、当科部は、国際規格であるISO15189の認定を取得しており、日々精確な診断結果の提供および信頼性の向上に努めています。

病理組織診断
病理組織診断は、患者から細胞の塊(組織)を採取し、スライドガラス標本を作製した後、形態学的に病態を把握して診断を行う医療行為です。採取方法は様々ですが、手術で採取した組織は大きく、脂肪や石灰化(カルシウム沈着)などに対する処理が必要なため、内視鏡カメラなどで採取した組織(生検材料)よりも結果の報告に時間を要します。通常の染色で診断に難渋する症例は、各種特殊染色や100種類を超える免疫染色、蛍光染色を院内で実施し、迅速かつ正確な診断結果の提供に努めています。さらに、Fluorescence in situ hybridization(FISH)や各種遺伝子検査は臨床医からの依頼によって外部検査会社に委託しています。
細胞診断
当院では、ほぼ全ての細胞材料に対応しています。特に婦人科材料、呼吸器材料、尿については、液状化検体(LBC)による検査を行なっています。婦人科細胞診は、厚生労働省よりLBCによる標本作製が推奨されています。LBCは、既存の標本作製方法よりも細胞の回収率が高く、不適正検体の減少に寄与することが報告されており、当院での検討でも同様の結果が得られています。また、残検体は、可能な限りセルブロックを作製し、追加の免疫染色や遺伝子検査に対応できるように体制を整備しています。当院では、病理医と細胞検査士とで細胞診カンファレンスを行なっており、各症例についてディスカッションを行いながら的確な診断結果を報告するとともに、診断精度の向上に日々努めています。
術中迅速病理診断
術中迅速病理診断とは、提出された検体を速やかに標本作製し、手術中に検査結果を速やかに報告する検査のことです。この検査の目的は、「提出された組織が、腫瘍か否か」、腫瘍であれば「良性腫瘍か悪性腫瘍か」、「リンパ節に転移があるか」、「手術で切り取った腫瘍が完全に取り切れているか」などです。この診断結果を踏まえて手術の摘出範囲や術式の決定を行なっています。提出される検体には、組織と細胞の2種類があります。
・術中迅速組織診断
術中迅速病理診断では、手術中に摘出した組織の一部を特殊な液体とともに凍結してスライドガラス標本を作製し、染色後に病理医が顕微鏡でスライドガラスを鏡検して手術室の臨床医に結果を報告します。この検査は、病変の一部しか標本を作製していないため、前に述べた通常の病理組織診断と比較すると診断精度が劣り、最終的な病理診断の内容とは異なる可能性があります。
・術中迅速細胞診断
術中迅速細胞診断では、手術中に提出された検体の中に腫瘍細胞がいないかを検査します。対象となる検体は主に体腔液(胸水、腹水、心のう液)で、これらに腫瘍細胞が認められた場合は、体腔膜に播種している可能性があり、術式の変更や手術の中止を余儀なくされることがあります。術中迅速細胞診断での標本作製は、スライドガラスから細胞が剥離する可能性が高くなり、前に述べた通常の細胞診断と比較して観察する細胞数が少なる場合があることが知られています。そのため、当院では可能な限り通常の細胞診断で対応しています。
病理解剖
ご遺族の承諾のもとに、亡くなられた患者のご遺体を解剖します。その目的は、「臨床診断の妥当性確認」、「合併症の検索」、「治療効果の確認」、「偶発病変の検索」、「直接的死因の検索」などがあります。
実績
図1 病理組織検査件数
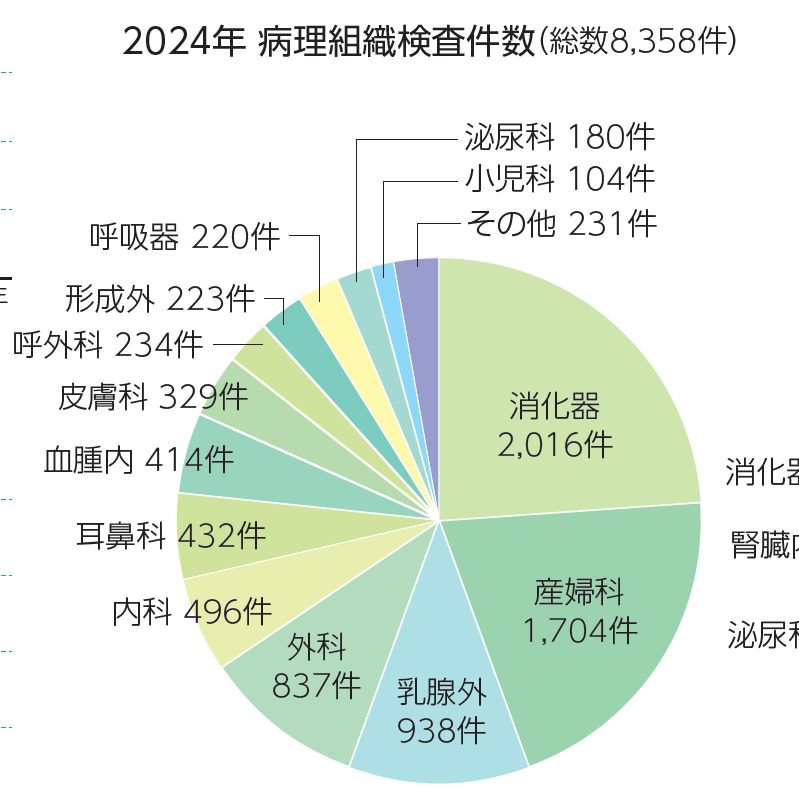
図2 細胞診件数

図3 病理組織・細胞診件数の推移

図4 病理解剖件数の推移

